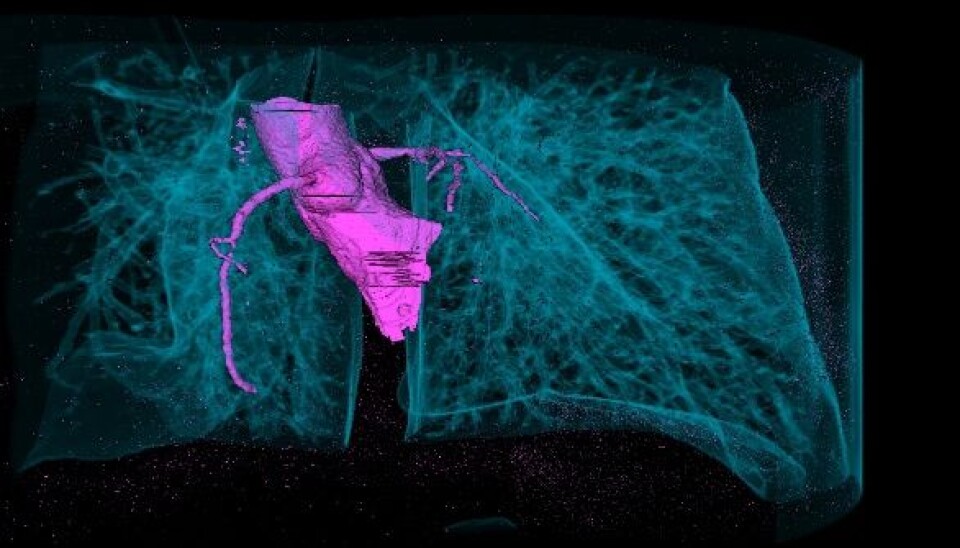
Slik ser det ut på innsiden av et menneskekropp. De blå linjene er lungene, mens det rosa er hovedpulsåren som går ned til hjertet. Ved hjelp av slike bilder kan forskerne på sikt redde liv. (Foto: Ingunn Westvik Jolma / IRIS)
Forskeren forteller: Levende bilder av blodomløpet vårt kan redde liv
I fremtiden er det ikke utenkelig at vi kan 3D-printe en ny hjerteklaff som er tilpasset akkurat personen som har behov for den.
Med dagens CT og MR- avbildningsteknologi kan vi ta digitale bilder av organer eller blodårer, som vi gjenskaper i 3D-bilder. Det kan eksempelvis være et hjerte som ikke fungerer optimalt, eller blodårer med en spesiell form hvor blodstrømmen ikke går som den skal.
En slik 3D-gjengivelse gir en enestående mulighet for å lage datasimuleringer av hvordan blodet oppfører seg i akkurat dette området for akkurat denne pasienten. Dette forskningsområdet kalles Computational haemodynamics.
Levende, pulserende bilder
Medisin og biologi har tradisjonelt sett ikke vært fagområder hvor datasimulering er en naturlig del av hverdagen. Men her er det store endringer på gang. Den enorme utviklingen innen bilde- og datateknologi har gjort det mulig å avbilde innsiden av kroppen vår ned til detaljnivå.
Dette kan kombineres med modelleringsverktøy, slik at bildene ikke bare er 2-dimensjonale, statiske avbildninger. De blir levende, pulserende visualiseringer av det som rører seg der inne.
Denne teknologirevolusjonen begynte med oppdagelsen av røntgen-teknologien for godt og vel 100 år siden og har utviklet seg videre frem til dagens avanserte 3D-visualiseringsteknologi.
Øve på kirurgiske inngrep
De enorme fremskrittene vi har sett innen 3D-printing de siste årene, baner også vei for at vi kan skrive ut fysiske 3D-modeller av problemområdene. Disse kan vi teste i laboratorium.
I tilfeller hvor man planlegger kirurgisk inngrep, vil det være til stor hjelp. Både helsepersonell og pasient vil tjene på et verktøy som gjør at legene kan forutsi hva som vil være den beste løsningen. Og ikke minst, de får mulighet til å øve på inngrepet i forkant.
I fremtiden er det ikke utenkelig at vi kan 3D-printe for eksempel en ny kransarterie eller en ny hjerteklaff som er tilpasset akkurat personen som har behov for den.
Kan brukes til kreftbehandling
Når blodet ikke er i bevegelse og sirkulasjon stopper oksygentilførselen til cellene opp, og det går ikke mange minutter før cellene våre begynner å dø. Normalt sett vil all mulig behandling settes inn for å unngå celledød slik at vi kan redde liv.
Men hva hvis vi vil at cellene skal dø? Med kreftceller er det slik, her er poenget med behandling nettopp å fremme celledød – riktignok er det først og fremst de syke cellene vi ønsker å fjerne.
Vil gjøre behandlingen mer effektiv
Siden kreftceller også er avhengige av oksygen og næring for å overleve, har de spesialisert seg på å utnytte kroppens system for å sikre oksygentilgang, hvor signalstoffer sørger for at nye blodkar vokser frem der oksygennivåene er lave. Slik kobler en kreftsvulst seg på blodstrømsnettet, og sikrer seg tilgang på livgivende oksygen og næring.
Ved å injisere cellegift eller andre medikamenter inn i blodbanene til en kreftpasient, vil noe av dette nå frem til svulsten og forhåpentligvis føre til at kreftcellene dør. For å gjøre slik behandling mer effektiv, kan medikamentene settes rett i svulstens blodtilførselsårer.
Det er allikevel ikke gitt hvordan blodstrømmen fungerer her, og her kan vi blant annet bruke datasimulering og CT og MR til å visualisere svulstområdet og blodstrømmen inn og ut av svulsten. Dermed kan behandlingen optimaliseres for den enkelte pasient.