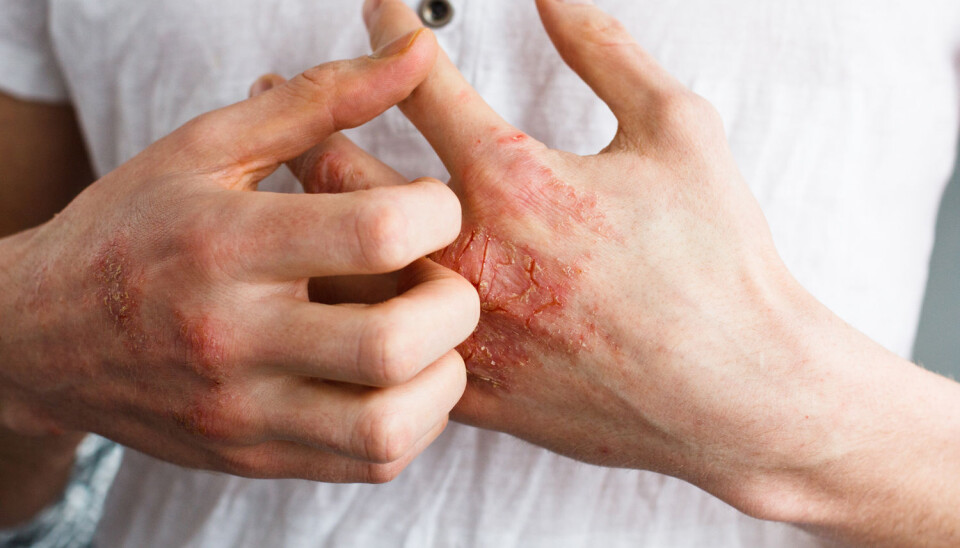
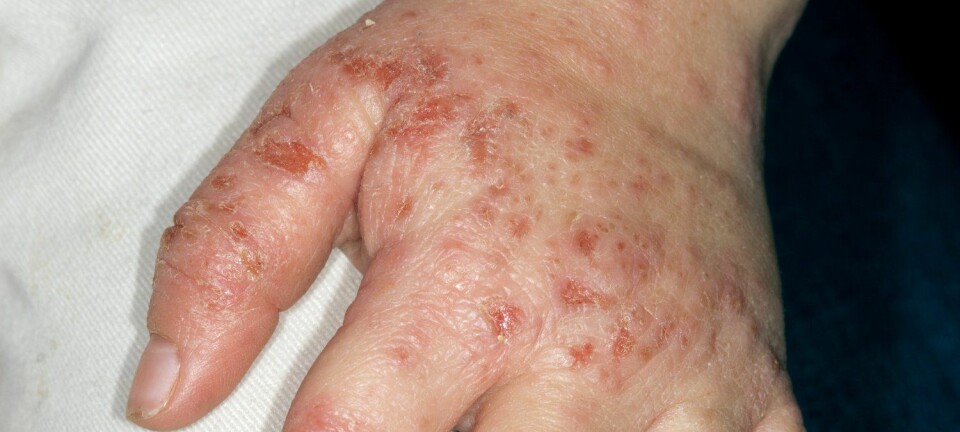
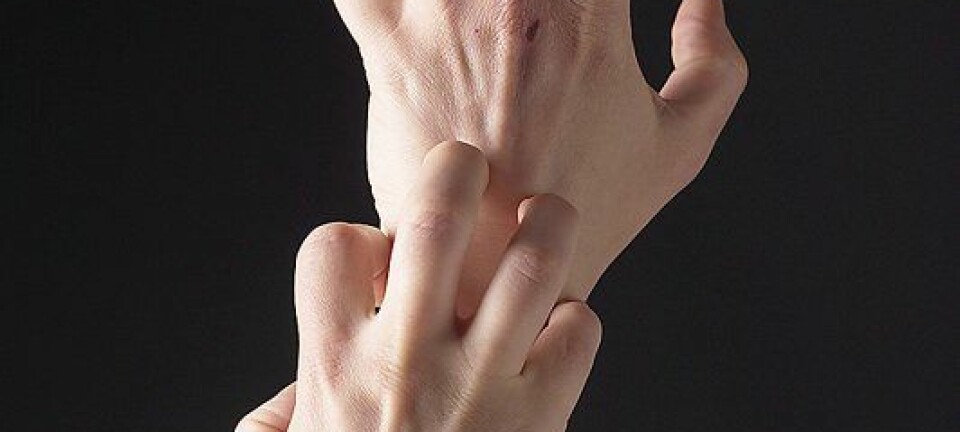
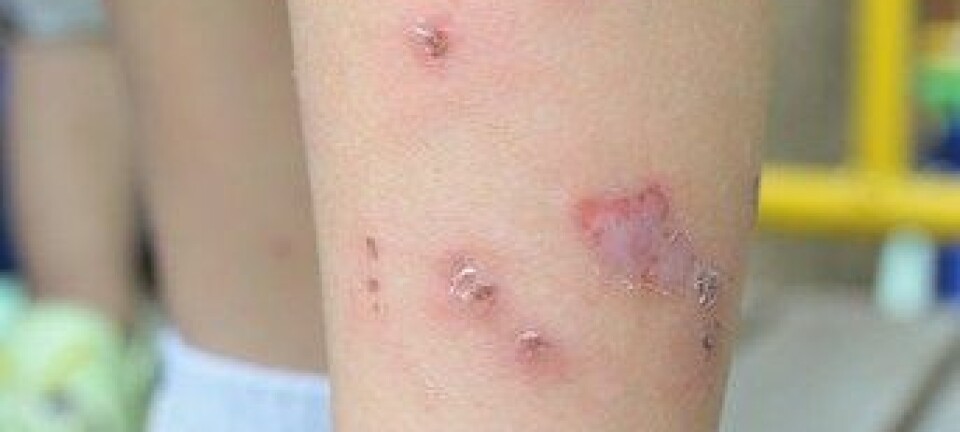
Noen sliter også med mye atopisk eksem i voksen alder. Nå kommer nye medisiner som kan hjelpe denne gruppa. (Foto: Ternavskaia Olga Alibec / Shutterstock / NTB scanpix)
Nye legemidler mot vanskelig atopisk eksem
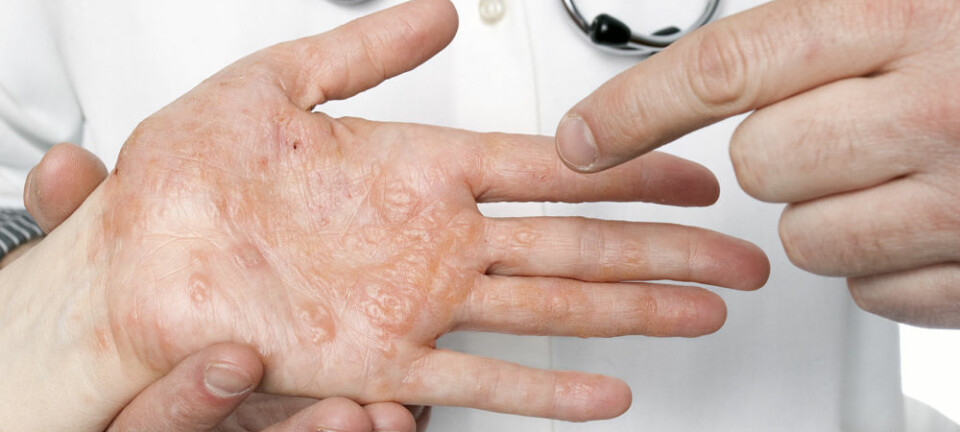
For første gang på 15 år kommer nye medisiner mot atopisk eksem. – Dette er veldig velkomment, sier Marit Saunes, hudekspert ved NTNU.
Atopisk eksem er blitt svært vanlig.
Sykdommen rammer rundt 20 prosent av alle toåringer i Norge. De aller fleste har heldigvis lett eksem som lar seg behandle med salver eller kremer med kortison. Og de fleste vokser av seg problemet i løpet av barne- og ungdomsåra.
Men for noen er det mye verre. De kan ha alvorlig eksem som ikke lar seg kontrollere med kortison, blant annet fordi kortisonkremene ikke kan brukes hele tiden. Stoffet gjør at huden på sikt kan bli tynnere, og kontinuerlig bruk av sterke kortisonkremer over lang tid vil føre til permanente skader.
Noen mennesker med mye eksem, vokser heller ikke av seg plagene. Eksemet forsvinner kanskje i noen år, men dukker så opp igjen i voksen alder.
– Vi har dessverre lite å tilby disse pasientene, sier Marit Saunes, førsteamanuensis ved NTNU og overlege på hudavdelingen ved St. Olavs hospital.
For det har ikke akkurat vært noen rivende utvikling på dette feltet.
God effekt
Det eneste gjennombruddet siden kortison, skjedde for rundt 15 år siden. Da kom kremer med såkalte kalsinevrinhemmere, som takrolimus og pimecrolimus. Disse stoffene demper immunreaksjonene som gir eksem.
Kalsinevrinhemmerne gir minst like sterk virkning som kortisonproduktene, uten å gjøre huden tynnere.
Men det har vært knyttet noen bekymringer også til disse stoffene: De kan i teorien hemme den delen av immunsystemet som beskytter mot hudkreft.
Ingen undersøkelser har vist at medisinen gir økt risiko for kreft i praksis, men den teoretiske koblingen har trolig lagt en viss demper på bruken. I 2013 kom en oppsummering hvor forskerne konkluderte med at legene var for forsiktige med å skrive ut disse midlene.
Med et slikt bakteppe, er det uansett ikke rart om det vekker begeistring når to helt nye medisiner er på vei.
Nye midler demper immunsystemet
Begge midlene virker ved å dempe reaksjoner fra immunsystemet, men er ellers helt forskjellige.
Det ene stoffet – crisaborole – brukes i en krem som ser ut til å virke spesielt godt mot den intense kløen som kommer med atopisk eksem, forteller Saunes.
Pasientene som har testet midlet er fulgt opp i et år, uten at det er dukket opp alvorlige bivirkninger. Den vanligste bivirkningen som kan oppstå er en brennende smerte i hudområdene som behandles. I USA har FDA godkjent medisinen for bruk på pasienter helt ned til to års alder.
- Dette kan bli et godt tilskudd i behandlingen av mange med eksem, sier Saunes, men advarer samtidig om at crisaborole for øyeblikket er langt unna en markedsføring i Norge. Foreløpig er den ikke engang godkjent for bruk i EU.
Det er derimot det andre nye stoffet – dupilumab.
Første biologiske medisin
Dupilumab er et middel som må tas med sprøyte, og som påvirker hele kroppen. Det blokkerer noen av signalene som immunsystemet sender, og demper dermed immunreaksjonene som gir eksem.
Studier har vist at nesten 40 prosent av pasientene ble kvitt eksemet helt eller nesten etter behandling med dupilumab.
– Dette er veldig velkomment, sier Saunes.
Hun forteller at psoriasispasienter med store plager lenge har hatt muligheten til å bruke såkalte biologiske medisiner – legemidler som etterligner kroppens egne stoffer og som dermed demper sykdommen.
Dupilumab er den første biologiske medisinen som blir tilgjengelig for mennesker med eksem. Derfor vet vi fortsatt ikke så mye om langtidseffekter og mulige bivirkninger etter langvarig bruk.
Erfaringen med ulike biologiske medisiner for psoriasis tilsier imidlertid at en slik demping av immunforsvaret kan øke risikoen for infeksjoner, men ellers ikke har alvorlige bivirkninger.
Dette er likevel ikke noen medisin som skal benyttes av de store massene av eksempasienter, sier Saunes.
– Dupilumab skal bare brukes på pasienter som er over 18 år. Det kommer ikke til å bli et alternativ for mange, men vil kunne bety mye for de få som er alvorlig rammet.
Fått markedsføringstillatelse
Mens det fortsatt er mye usikkerhet rundt markedsføringen av crisaborole, vil dupilumab trolig bli tilgjengelig her i landet om ikke så lenge.
– Dupilumab har nylig fått markedsføringstillatelse i Norge, skriver Elisabeth Bryn, enhetsleder i Legemiddelverket til forskning.no.
Men før produsenten kan begynne å selge legemidlet må de søke om pris. Og Legemiddelverket må så gjøre en vurdering av kostnader og nytte av den nye medisinen før den eventuelt kan finansieres av det offentlige. Men firmaet har ennå ikke levert noen søknad.
– Legemiddelverket har ikke mottatt dokumentasjonspakke fra firmaet. Vår saksbehandlingsfrist er 180 dager fra vi mottar komplett dokumentasjonspakke med helseøkonomisk analyse fra firma, skriver Bryn.
Sanofi, produsenten av dupilumab, kommer ikke med noen konkret dato for innsending, men bekrefter at de jobber med saken.
– Sanofi arbeider nå med prissøknaden og dokumentasjonspakken som kreves av norske myndigheter og leverer disse inn så snart de er klare, skriver Britt Moe Flatla i en e-post til forskning.no.
Ingen kur mot eksem
Det som imidlertid er viktig å huske, er at ingen av disse medisinene er noen kur for eksem. De bare demper symptomene.
Derfor er det fortsatt svært viktig at forskere også forsøker å finne ut mer om hva som faktisk forårsaker sykdommen, og dermed hvordan vi kan forebygge den.
– Det er veldig mye vi ikke vet, sier Saunes.
Og de store gjennombruddene i forståelsen lar vente på seg.
– I 2006 ble det oppdaget at en mutasjon i et gen førte til at de med eksem hadde større vanntap igjennom huden og dermed var mer disponert. Men dette er langt fra hele forklaringa, sier Saunes.
– Eksem skyldes trolig et intrikat samspill mellom genetikk og ubalanse i immunsystemet.
Tarmfloraen kan også ha noe å si.
Saunes’ kollega Christian Dotterud har gjort studier som viste at barn hadde mindre risiko for å få eksem dersom mora fikk probiotika i de siste ukene av svangerskapet og de første månedene av ammeperioden.
Men forskerne vet ikke helt hvilke mekanismer som ligger bak.
Trolig kommer det flere forskningsresultater om både tarmfloraen og effekten av ulike livsstilsfaktorer i årene som kommer. Og forhåpentligvis kan ny viten fra slike studier med tida hjelpe oss til å redusere risikoen for eksem hos kommende generasjoner.