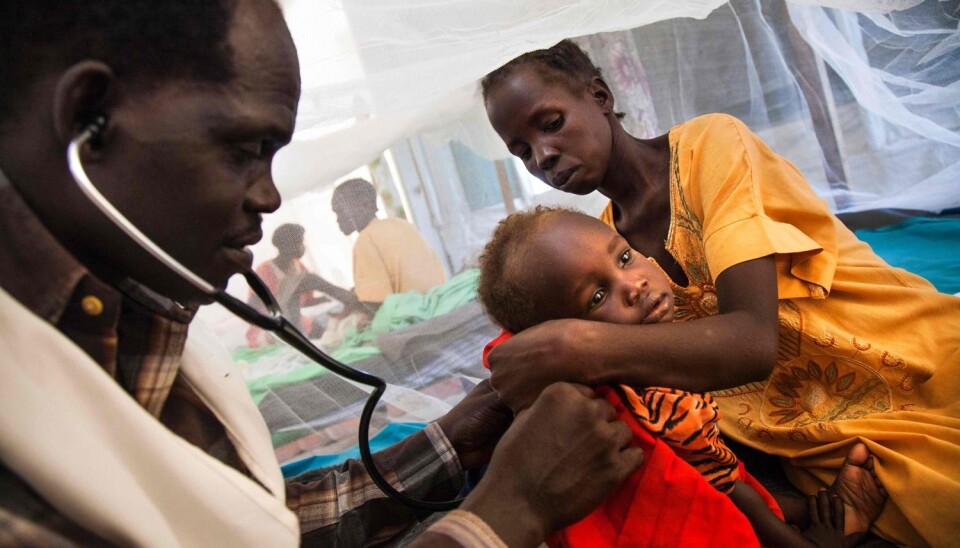
Iman Steven blir undersøkt av dr. Simon Angelo (til venstre). Den lille jenta lider av tuberkulose. Sammen med moren har hun oppsøkt Leger uten grensers sykehus i Sør-Sudan for å få hjelp. (Foto: Albert Gonzalez Farran / NTB scanpix)
Kronikk: Gufset fra fortiden - sykdommen som tar 140 000 barneliv i året
Vi kan ikke utrydde tuberkulose hvis vi ikke tar hensyn til at sykdommen er annerledes hos barn enn hos voksne.
Du trodde kanskje at tuberkulose hørte fortiden til? Kanskje en av dine gamle slektninger døde av sykdommen? Du har kanskje blitt vaksinert mot den uten at du helt skjønner hvorfor? Men tuberkulose er fortsatt en av vår tids største helseutfordringer og tar livet av et barn hvert fjerde minutt.
Tuberkulose er ikke en utryddet sykdom. Den lever i beste velgående og er faktisk den nest dødeligste infeksjonssykdommen i verden etter hiv. Selv om tuberkulose er sjelden i Norge, ble det i 2015 registrert hele 318 tilfeller av tuberkulose her hjemme.
Vi opplever også en global økning av multiresistent tuberkulose som er vanskelig å behandle. Antallet mennesker som dør av sykdommen, er større enn det Verdens helseorganisasjon (WHO) har trodd. Da de nylig publiserte sin årlige tuberkuloserapport, måtte de oppjustere tallene for tuberkulosetilfeller i 2015.
Fra et tidligere estimat på 9,6 millioner tror WHO nå at så mange som 10,4 millioner mennesker ble syke. 1,8 millioner mennesker døde av tuberkulose i 2015. Det er omtrent 200 mennesker hver eneste time.
Det som sjelden kommer frem i media, er hvordan sykdommen påvirker noen av de mest sårbare menneskene på jorda vår, nemlig barna. Rundt en million barn, altså ti prosent av totalen, ble smittet av tuberkulose i 2015 og året før døde 140 000 barn av sykdommen. De fleste av disse barna bor i Afrika sør for Sahara og i Asia.
Mer enn ti millioner barn er foreldreløse fordi mor og far er døde av tuberkulose.
De svakeste er mest utsatt
Barn i utsatte områder møter en rekke risikofaktorer for å bli smittet med tuberkulose. Over 15 millioner barn i høyrisikoland deler hjem med mennesker som er smittsomme og da er risikoen for selv å bli smittet stor. Immunsystemene til de minste barna er ikke ferdig utviklet og de er derfor mer sårbare for smitte. Dette gjelder spesielt barn som også er smittet med hiv, er underernærte eller er blant de aller minste.
Vaksinene vi har mot tuberkulose i dag gir heller ikke fullgod beskyttelse.
Mange barn som blir smittet med tuberkulose, utvikler ikke tegn til sykdommen. Dersom barna har symptomer, er de ofte uspesifikke og lite typiske og kan være vanskelige å kjenne igjen som tuberkulose. Bare rundt 35 prosent av tuberkulosetilfellene hos barn oppdages og mange tilfeller rapporteres ikke inn til helsemyndighetene.
Dette vil si at tallene for antall barn smittet er svært usikre og at det sannsynligvis er langt flere barn som blir smittet og dør av sykdommen. Mange barn er fattige og bor i områder med begrenset tilgang til helsetjenester. Ofte er det manglende kunnskap og interesse fra helsemyndighetene for å jobbe med barn med tuberkulose.
Diagnostikk beregnet på voksne gjør ikke nytten hos barn
De fleste metodene som brukes for å diagnostisere tuberkulose, er utviklet for voksne og egner seg dårlig for barn.
En test der man påviser bakterier i slim som pasientene hoster opp – indusert sputum – har lenge vært en av de viktigste måtene å diagnostisere sykdommen på. Små barn klarer som regel ikke å hoste opp nok slim og selv om de skulle klare det kan slimet inneholde for få tuberkulosebakterier til at testen blir positiv. Testen vil heller ikke fange opp de 20 til 40 prosentene av barna som har tuberkulose utenfor lungene. Kun et mindretall av sykdomstilfellene oppdages derfor med denne metoden.
Tuberkulintest, en annen mye brukt metode, kan ikke skille mellom aktiv og hvilende (latent) sykdom, og den gir mange uriktige resultater, spesielt hos hiv-smittede og feilernærte barn.
Det er utviklet flere spesielle tester for barn, men ingen av disse er veldig gode. Nyere tester, som baserer seg på å påvise DNA fra tuberkulosebakterien, gir bedre resultater og kan diagnostisere sykdom tidligere. I mange høyrisikoområder er derimot disse testene ikke tilgjengelige på grunn av kostnader, mangel på fasiliteter og kvalifisert personell til å utføre testene.
Mangel på barnemedisiner
Barn med tuberkulose har ofte god prognose dersom de diagnostiseres tidlig, omsorgspersonene er godt informert og barna får riktig behandling. Behandlingsprinsippene er de samme som hos voksne, og barn tåler gjerne tuberkulosemedisin bedre enn voksne. Likevel er nesten ingen tuberkulosemedisiner lagd i barnedoser og man må ofte endre voksendosene til å passe for barn, noe som ikke er en enkel oppgave.
Barn som også er smittet med hiv eller med multiresistent tuberkulose møter spesielle behandingsutfordringer. Barnekropper behandler og bryter ned medisiner på en annen måte enn voksne, noe det også er viktig å ta hensyn til. Så langt er det lite forskning på utvikling av nye barnetilpassede medisiner.
Ambisiøse mål krever globalt samarbeid
Vi kan ikke utrydde tuberkulose dersom vi ikke tar hensyn til at sykdommen er annerledes hos barn enn hos voksne og at den krever andre tiltak når det gjelder diagnostikk og behandling. Heldigvis er det økende fokus på barnetuberkulose hos flere statlige og frivillige aktører. I 2013 publiserte WHO, sammen med en rekke internasjonale organisasjoner, en plan for å stoppe tuberkulosedødsfall blant barn. Året etter la WHO en strategi for å redusere dødsfallene med 95 prosent innen 2035.
I sin plan legger WHO vekt på et fortsatt engasjement og en felles forpliktelse til å jobbe med barnetuberkulose. For å ha noen sjanse til å nå målene er en økt internasjonal innsats essensielt.
Stater og helsemyndigheter må prioritere barnetuberkulose i budsjettene sine. Mer fokus må rettes mot utdanning av helsepersonell, utvikling av nye diagnostiske verktøy, samt barnevennlige og barnetilpassede medisiner. Medisinene og testene må være tilgjengelige i landene med størst utbredelse av sykdommen.
Forhåpentligvis vil barnetuberkulose gradvis løftes frem i lyset som en viktig og stor helseutfordring. Veien mot målet om å oppnå at ingen barn dør av tuberkulose er fortsatt lang, men med en økt global innsats er det kanskje innenfor rekkevidde i en ikke altfor fjern fremtid.