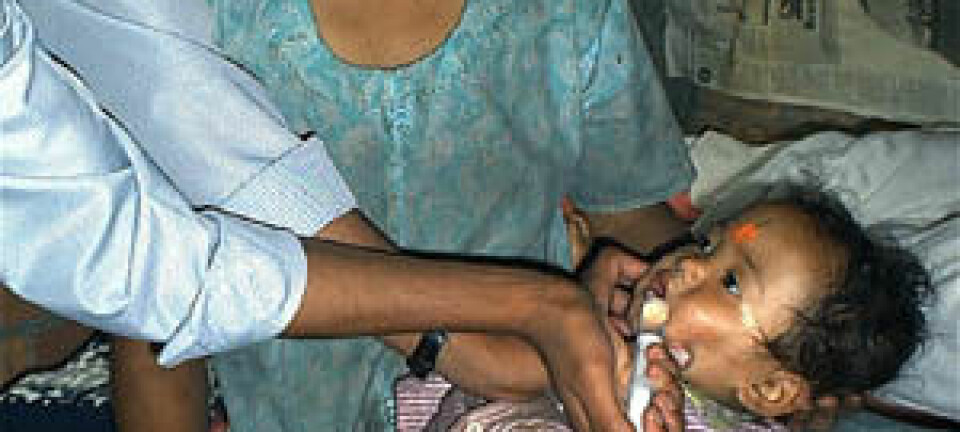
To millioner barn mellom ett og fire år dør årlig av diaré og lungebetennelse. Denne pakistanske ettåringen er hardt rammet av diaré. (Foto: Tim Wimborne/Reuters)
Farlig feilbehandling av indiske barn
Ufaglærte behandlere på den indiske landsbygda gir antibiotika mot diaré, selv når de vet det er feil. Det kan føre til at barn dør, og at faren for antibiotikaresistens øker i verden.
Slik gjorde de undersøkelsen:
Diaré: Behandleren får vite at et to år gammelt barn har hatt løs avføring i to dager.
Lungebetennelse: Behandleren får vite at barnet har hatt feber og hoste i fem dager, og har problemer med å puste.
Behandleren skal stille diagnose og anbefale behandling.
Forskerne undersøkte hva behandleren valgte i en hypotetisk situasjon (intervjuer) og ved besøk av faren til en fiktiv pasient.
Hvert år dør to millioner små barn i verden av diaré og lungebetennelse. Disse sykdommene står for om lag hvert fjerde dødsfall blant barn mellom ett og fire år.
På landsbygda nordøst i India er barnedødeligheten den høyeste i landet. Her dør 55 av 1000 spedbarn. Til sammenligning dør 2,5 av 1000 spedbarn i Norge.
Diaré er enkel å behandle. Likevel er feilbehandling utbredt. Det viser en studie en internasjonal gruppe forskere gjorde i området Bihar, nordøst i India.
Sprik mellom kunnskap og handling
Ett problem er utdannelse. Åtte av ti behandlere i undersøkelsen mangler helsefaglig utdanning.
Men selv når de har kunnskap om riktig behandling, feilbehandler de barna.
Forskerne ville undersøke om det var samsvar mellom hva behandlerne vet og hva de gjør. De fant et stort sprik.
Først intervjuet de 340 behandlere. De spurte dem om hva slags behandling de ville gitt i et hypotetisk tilfelle.
Ingen ga riktig behandling
Ved symptomer på diaré hos en toåring sa sju av ti behandlere at de ville gitt barnet væske som inneholder salter, kalt oral rehydreringsvæske (ORS). Ifølge Verdens helseorganisasjon er dette riktig behandling ved diaré, som ellers kan føre til uttørking.
Ofte anbefales også sink, men det var ikke et kriterium for korrekt behandling i denne studien.
Deretter sendte forskerne et fiktivt tilfelle, faren til en toåring med lignende symptomer, til behandleren for å se hvilken behandling han fikk anbefalt.
Selv om de fleste behandlerne under intervjuet med forskerne hadde sagt at de ville gi væske, var det bare to av ti som faktisk ga denne behandlingen til pasienten.
De som anbefalte væske, skrev dessuten i tillegg ut antibiotika eller andre unødvendige eller potensielt skadelige medisiner.
Ingen ga med andre ord korrekt behandling.
Antibiotikabruk farlig for oss
Sju av ti feilbehandlet med medisiner, uten å gi væske med salter. Det kan skade ikke bare de indiske barna, men også resten av verden.
Bakterier som er resistente mot antibiotika, er et økende problem.
– Massivt overforbruk av antibiotika bidrar til antibiotikaresistens verden over, sier forsker Manoj Mohanan ved amerikanske Duke University, i en pressemelding.
En vanlig forklaring på antibiotikabruken er at pasientene ønsker medisinene. Mohanan påpeker at pasientene i studien ikke spurte om å få antibiotika, men fikk det likevel.
– Opplæring er ikke nok
Når symptomene tydet på alvorlig lungebetennelse, var behandlerne litt flinkere. 13 prosent ga riktig behandling til de fiktive pasientene. Her skal det nevnes at antibiotika er en del av løsningen, i motsetning til ved diaré.
De som har utdanning, gir oftere riktig behandling av lungebetennelse. Men også her er det et sprik mellom kunnskap og faktisk behandling.
– Vi trenger nye strategier for å bedre diagnose og behandling av disse sentrale barnesykdommene, sier Mohanan.
– Opplæring er ikke nok. Vi må forstå hvorfor behandlere ikke gir korrekt diagnose og behandling.
Hvorfor det er slik vet ikke forskerne ennå. Nettopp det vil de prøve å finne ut i sitt neste prosjekt. Da vil de undersøke hvorfor behandlerne handler mot bedre vitende.
Referanse:
Manoj Mohanan mfl: The Know-Do Gap in Quality of Health Care for Childhood Diarrhea and Pneumonia in Rural India. JAMA Pediatrics, 16. februar 2015, doi:10.1001/jamapediatrics.2014.3445.