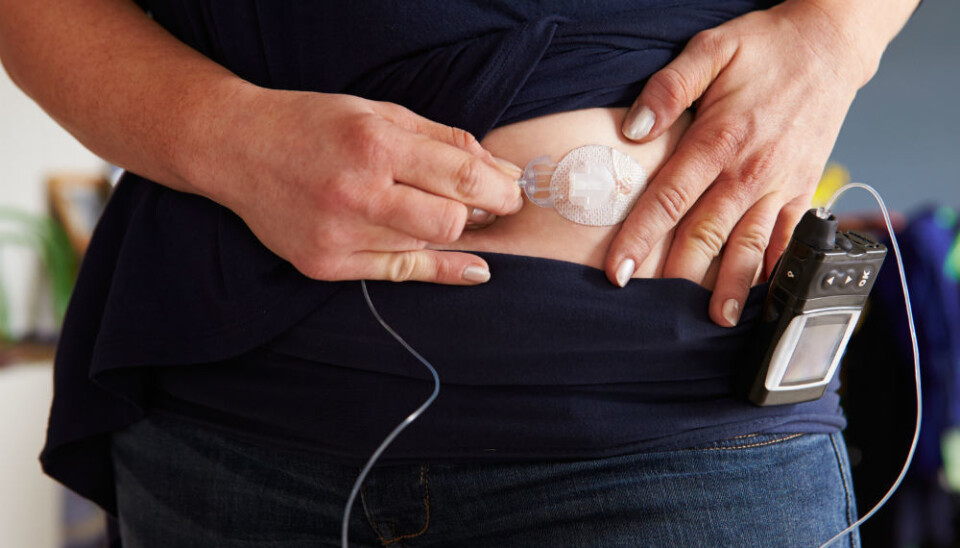
Vil lage kunstig kjertel til diabetikere
Norske forskere er med i kappløpet om å lage kunstig bukspyttkjertel. Nyvinningen kan overta for sprøyter og insulinpumper.
Denne artikkelen er over ti år gammel og kan inneholde utdatert informasjon.
En forholdsvis liten forskergruppe ved NTNU har fått i underkant av 25 millioner fra Forskningsrådet for å forsøke å lage en kunstig bukspyttkjertel. Det kan få stor betydning for en stor gruppe mennesker:
– Målet med prosjektet er at man nesten skal glemme at man har diabetes type-1, sier Sven Magnus Carlsen, lederen av gruppa. Han er endokrinolog – en ekspert på hormoner.

I tillegg til Carlsen består gruppa av blant annet kybernetikere. De er eksperter på styringen i maskiner og levende systemer, som for eksempel roboter.
Idéen om en kunstig bukspyttkjertel er de ikke alene om. Flere internasjonale forskningsgrupper har nøyaktig samme mål for øyet.
Og kappløpet har begynt. I 2022 er det hundre år siden insulin først ble tatt i bruk for å behandle diabetes. Hvem kommer til å presentere verdens første velfungerende kunstig bukspyttkjertel som kan tas i bruk før hundreårs-markeringen?
– De store gruppene rundt omkring i utlandet er både større enn oss og har mer ressurser enn oss, påpeker Carlsen.
Men gruppa på NTNU og St.Olavs hospital i Trondheim mener de har et ess i ermet. Deres planer går nemlig i en helt annen retning enn de andre gruppene.
Mye å tenke på ved vanlig behandling
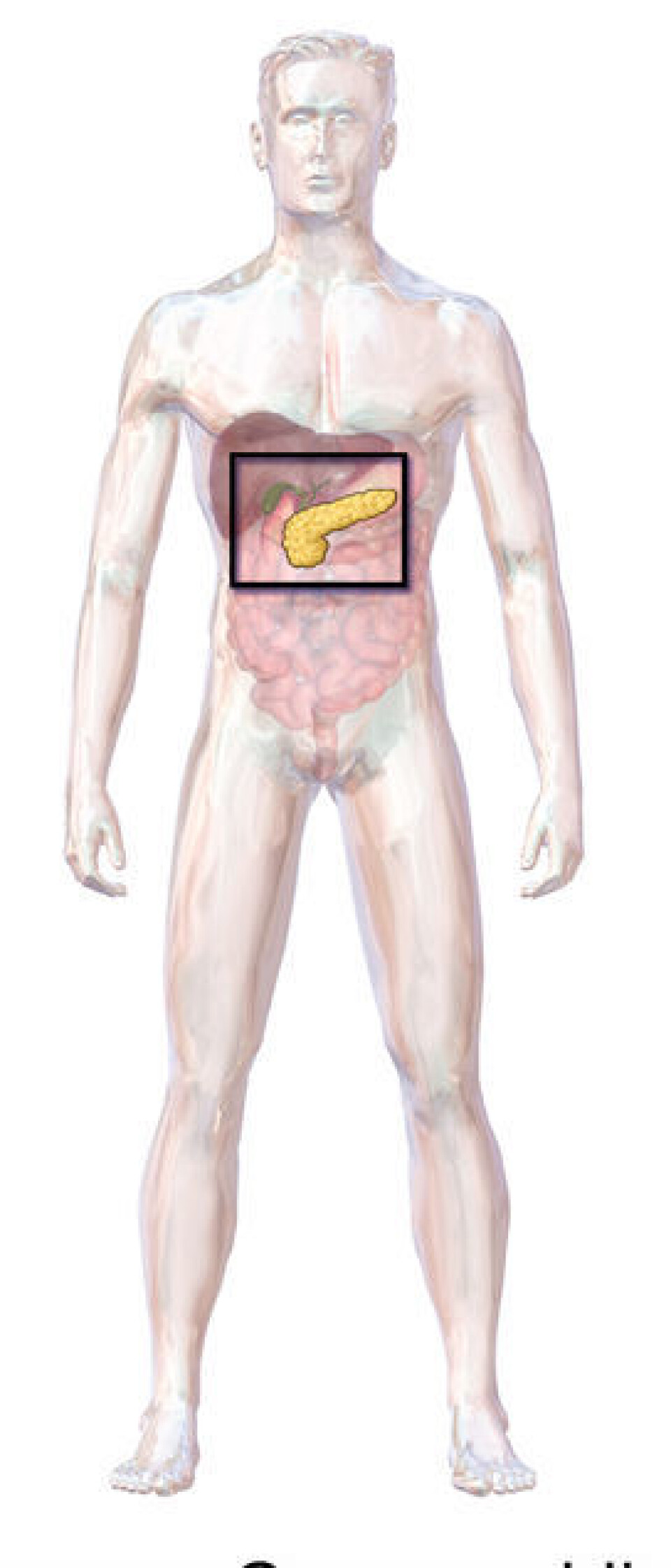
Men hva skal diabetikerne egentlig med en kunstig bukspyttkjertel?
Hos de som har diabetes type-1, produserer ikke bukspyttkjertelen insulin. Men i dag kan likevel de fleste med diabetes leve helt vanlige liv, så lenge de får god behandling. Den vanligste behandlingen, i tillegg til sunt kosthold og mosjon, er å tilføre kroppen insulin selv. Det kan du gjøre enten med sprøyte eller insulinpumpe.
Med sprøyte bør du måle blodsukkeret ofte. Du må som regel sette sprøyter med hurtigvirkende insulin før hvert måltid og langtidsvirkende insulin når du legger deg eller om morgenen.
Insulinpumper gir regelmessige doser med insulin gjennom hele dagen. Men du må fortsatt kontrollere blodsukkeret ditt og beregne tilleggsdoser med insulin for hvert måltid ved blant annet å regne ut hvor mye karbohydrater du skal spise.
Det kan bli mye å holde styr på.
Derfor vil forskerne nå forsøke å gjøre livet enklere for de som har diabetes type-1. De forsøker å utvikle en kunstig bukspyttkjertel. Det vil si et teknologisk system som har den samme effekten på blodsukkeret som bukspyttkjertelen skulle ha hatt.
Et slikt system skal kunne måle blodsukkeret ditt hele tiden, regne seg fram til hvor mye insulin kroppen trenger til enhver tid og dosere ut insulin automatisk.
Tidsforsinkelser gir lavt blodsukker
Men utfordringene er mange. Systemet måle blodsukkeret med pinlig nøyaktighet og ikke minst i sanntid. I tillegg må det tilføre insulin som virker raskest mulig. Det er for å unngå at blodsukkeret blir for høyt - eller for lavt.
Å måle blodsukkeret i sanntid uten å måtte ta blodprøver flere ganger i løpet av dagen er ikke enkelt.
I andre liknende prosjekter for å lage en kunstig bukspyttkjertel har forskere tatt i bruk ferdigproduserte målere som sitter rett under huden for å kartlegge blodsukkeret. Måleren kobles til en liten datamaskin, som videreformidler målingene til en vanlig insulinpumpe. Pumpen injiserer dermed insulin inn i underhuden.
Men forskergruppa på NTNU tror ikke dette er løsningen.

– Det kan fort gå 15 til 20 minutter fra blodsukkeret ligger på et visst nivå i blodet til målerne plukker opp endringen, sier Carlsen.
– Men den største tidsforsinkelsen skjer når du setter insulin i underhuden. Selv når du setter hurtigvirkende insulin, får du ikke full effekt før om vel en times tid. Det blir som om du kjører bil og svinger på rattet, men ikke får rettet det opp før noen timer senere, forklarer Carlsen.
Carlsen og kollegene er ikke de eneste som har kritisert dette systemet. Lege Signe Schmidt påpekte også at tidsforsinkelsen kan bli et problem, i en artikkel fra videnskab.dk.
– Sensoren måler bare blodsukkeret hvert femte minutt, og datamaskinen vil nok se mer enn én måling som viser stigning, før den sender beskjed til insulinpumpen. Dermed kan det gå opp til et kvarter før det blir sendt insulin til pasienten, sa hun til den danske nettavisen.
Slike tidsforsinkelser kan i verste fall forårsake farlige komplikasjoner. Får brukeren for eksempel for mye insulin, vil hun risikere å få alvorlig lavt blodsukker. I de verste tilfellene kan det forårsake blant annet talevansker, dobbeltsyn og koma.
En åpning i magen
Carlsen og kollegene vil derfor lage et system som måler blodsukkeret raskere og som injiserer insulin slik at det blir tatt kjappere opp i kroppen. Planen deres er som følger:

De vil måle blodsukker inne i bukhulen, nærmere bestemt vil de måle peritonealvæsken, det vil si væsken som ligger på overflaten av innvollene. Der skal de også gi insulin. Både NTNU-gruppas forskning og andre studier tyder på at målingene da blir mer presise, og endringene i blodsukkeret og opptaket av insulinet skjer raskere i bukhulen.
For å oppnå dette vil de operere et lite hull i bukveggen. Gjennom hullet skal en tynn slange med en sensor på enden, føres inn. I den andre enden av slangen som ligger på utsiden av kroppen, er det en liten kombinert glukosemåler, insulinpumpe og datamaskin.
Maskinen skal være på størrelse med en smarttelefon og regne seg fram til hvor mye insulin den skal gi. Åpningen inn i magen blir omtrent en halv til én centimeter stor. Slangen blir som omtrent som en litt tjukk hyssing.
I tillegg vil forskerne gjøre det mulig å kunne ta av seg systemet i korte perioder, om man for eksempel skal dusje.
Mye gjenstår
Dersom alt går etter planen, vil brukeren risikere færre tilfeller av lavt blodsukker og kunne leve helt som normalt.
– Det eneste brukeren skal måtte forholde seg til er å etterfylle maskinen med insulin og bytte ut batteriet, forklarer Carlsen.
Men han er klar på at den store utfordringen først og fremst ligger i å utvikle sensoren som skal måle blodsukkeret. Det er avgjørende at den gir nøyaktige målinger av noe som kan variere veldig i løpet av kort tid. En feilmåling kan igjen føre til feilmedisinering.
Et omfattende inngrep
På Harvard University jobber en annen forskergruppe med samme målsetting. I januar i år satte de i gang en stor studie for å prøve ut sitt system på mennesker, skriver Harvard gazette. De jobber først og fremst med løsningen som Carlsen og kollegene ikke har særlig tro på, nemlig å måle blodsukkeret under huden.
Her forklarer leder av prosjektet, Frank Doyle, hvordan studien skal gjennomføres, og hvilke utfordringer de står overfor.
Doyle kommenterer kort i en e-post til forskning.no at de er positive til NTNU-gruppas metode.
– Vi mener også at målingen av glukose i bukhulen er den beste løsningen. Men denne metoden er fortsatt helt i startfasen, skriver Doyle.
– Denne metoden innebærer også en mer inntrengende operasjon. De foreløpige resultatene er likevel positive, fortsetter han.
Også den franske endokrinologen Eric Renard jobber for å utvikle en kunstig bukspyttkjertel i samme stil som Doyle.
– De modellene som finnes nå har vist seg å være både helt trygge og effektive 24 timer i døgnet i hvert fall i tre måneder i strekk, skriver Renard i en e-post til forskning.no
– Jeg er derimot enig i at den norske gruppas metode gjør det mye enklere å ha god kontroll på blodsukkeret, særlig ved måltider. Men dette er fortsatt tidlig i startfasen, påpeker Renard.
SE OGSÅ
-
Immunforsvaret kan selv stanse type 1-diabetes
-

Diabetesomsorgen er for tilfeldig
-
Ny diabetesmedisin kan gi færre dødsfall
-

Mange kan ha diabetes 2 uten å vite det
-

Psykisk tøff barndom øker risikoen for diabetes og hjerte- og karsykdommer
-

Magefettet rant av diabetikere etter kortvarig, hard trening
-

Diabetes er dødeligere for fattige
-
Mange unge med diabetes har spiseproblemer
-
Virus mulig årsak til type 1 diabetes
-

- Gjennombrudd som kan gi ny diabetes-medisin



























